疾患別リハビリテーションについて
トップページ > 診療科・各部門のご紹介 > 医療技術部門のご案内 > リハビリテーション部 > 疾患別リハビリテーションについて
疾患別リハビリテーションについて
運動器リハビリテーション
運動器リハビリテーションとは?
- 運動器とは、“動く”ことに関わる骨、筋肉、関節、靭帯、腱、神経などの総称です。
- 運動器の疾患やケガにより低下した筋力や関節の動き、痛みなどの改善を図り、立ち上がり、歩行、階段などの日常生活動作の獲得、職場復帰などの社会活動参加、スポーツ活動への復帰を目指します。
当院の主な対象
1.肩・腕の疾患
- 上腕骨近位端骨折・橈骨遠位端骨折・鎖骨骨折
- 肩関節周囲炎
- 腱板断裂 など
2.首や背中・腰の疾患
- 脊椎圧迫骨折
- 化膿性脊椎炎
- 椎間板ヘルニア
- 変形性脊椎症 など

3.下肢の疾患
- 大腿骨近位部骨折・膝蓋骨骨折・足関節骨折
- 変形性股関節症・変形性膝関節症・変形性足関節症
- 半月板損傷
- 靱帯損傷 など

リハビリの内容
運動器疾患を持つ患者さまに対して、受傷前の生活や今後予想される生活に合わせて目標設定を行い、運動療法(ストレッチや筋力強化など)や物理療法、装具療法などを適用して身体機能を可能な限 り改善していきます。
また、痛みの慢性化予防や自己管理を目的に患者教育も行います。
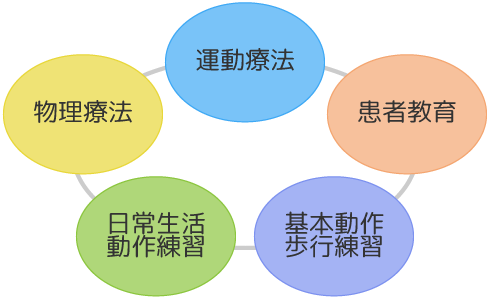
1.物理療法
患部の状態に合わせて、アイシングや温熱療法、電気刺激、超音波などの物理療法を行っていきます。
2.怪我や手術の直後で患部が動かせない場合
患部が積極的に動かせない場合は、患部以外の運動を進めます。
3.患部の運動が可能な場合
患部の運動は傷害や手術、痛みの状態に合わせて、徐々に行っていきます。
4.荷重歩行練習、バランス練習、日常生活動作練習
患部の運動制限や全身の状態に合わせて歩行能力やバランス能力の改善を図っていきます。また、作業療法士も介入し、日常生活動作練習も進めます。
脳血管疾患等リハビリテーション
脳血管疾患等リハビリテーションとは?
- 脳卒中などの脳血管疾患やパーキンソン病などの神経変性疾患の患者様は、中枢神経の機能低下により、様々な症状を呈し、日常生活に支障をきたします。
- 脳血管疾患等リハビリテーションでは患者様の疾患・症状に併せた機能訓練、日常生活動作訓練を行い、QOL(生活の質)の向上に努めます。
当院の主な対象
- 脳梗塞、脳出血、くも膜下出血、脳外傷
- 脊髄損傷、急性脳症(低酸素脳症等)
- パーキンソン病、末梢神経障害 など
リハビリの内容
1.歩行や日常生活動作の練習
まひの状況に応じて、平行棒や装具、杖などを使用して歩行訓練を行います.
排泄、食事、更衣、入浴など日常生活動作訓練を行います.

2.上肢機能練習
まひの状況に応じて筋肉や運動神経への電気刺激やロボットを使用した練習や、日常生活での使用頻度を増やす練習を重ねていきます。

3.高次脳機能障害に対するアプローチ
高次脳機能障害の症状は多彩で、それらに対して確実に有効なリハビリは確立されていないのが現状です。
当院では、各患者さんの高次脳機能障害の状況に応じて評価やリハビリ、日常生活における患者・家族指導を行っています。

4.摂食・嚥下障害に対するアプローチ
食べ物を飲み込む力を改善して、経口摂取の再開を目指します。
呼吸器リハビリテーション
呼吸器リハビリテーションとは?
病気や外傷によって呼吸器に障害が生じた患者様に対して症状(特に労作時呼吸困難)のコントロール、病状の安定化、日常生活および社会活動への復帰と維持を目的に継続的に支援するリハビリです。
呼吸器リハビリテーションの効果は慢性閉塞性肺疾患(COPD)や間質性肺炎で多くの検証がなされており、軽症のみならず重症の患者様でも多くの効果が得られる事が明らかになっています。
呼吸リハビリテーションの効果
- 呼吸困難の軽減
- 体力向上
- 不安やうつの改善
- 入院回数および期間の減少
- 増悪による入院後の回復促進
- 生存率改善
- 下肢疲労感の軽減
- 筋力,筋持久力の改善
- 日常生活動作の向上
- 気管支拡張薬効果の向上
当院の主な対象
- 高齢肺炎,誤嚥性肺炎
- 慢性閉塞性肺疾患(COPD)
- 間質性肺炎(ILD)
- 気管支喘息
- 気管支拡張症
- 肺結核後遺症
- 肺がん
リハビリの内容
1.コンディショニング
呼吸筋のマッサージ、呼吸介助、ポジショニング、排痰
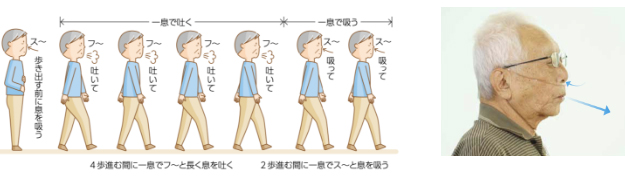
2.呼吸練習
効率の良い呼吸で息切れを軽減させる
口すぼめ呼吸、横隔膜呼吸、動作時の応用
3.運動療法
患者さんの状態(息切れや体力)に合わせた運動処方
全身持久力訓練,筋力訓練
4.日常生活動作練習、歩行練習
入院前の状況に応じた、歩行や日常生活において必要な動作の練習
息切れを起こしにくい日常生活動作の方法の指導

5.患者教育
右の表に示す内容について、療法士が患者さまやご家族に説明し疾病や身体活動の自己管理能力の向上を目指します。
| 1.セルフマネジメントの重要性 | 9.運動、活動的な生活の重要性 |
| 2.肺の構造・疾患・理解 | 10.栄養・食事療法 |
| 3.禁煙 | 11.栄養補給療法 |
| 4.環境因子の影響 | 12.在宅酸素療法 |
| 5.薬物療法 | 13.在宅人工呼吸療法 |
| 6.ワクチン接種 | 14.福祉サービスの活用 |
| 7.増悪の予防、早期対応 | 15.心理面への援助 |
| 8.日常生活の工夫と息切れの管理 | 16.倫理的問題 |
廃用症候群リハビリテーション
廃用症候群リハビリテーションとは?
- 廃用症候群とは過度の安静や,活動性の低下により身体に生じる様々な状態をさします.
- 廃用症候群のリハビリテーションは早期から介入することで廃用症候群の予防や改善を目指し,その人らしい生活への復帰を支援するものです.
当院における廃用症候群の原因となる疾患
- 肺炎,誤嚥性肺炎
- 尿路感染症
- 心不全、腎不全
- 消化器系疾患
- 脱水
- 脳梗塞後遺症
- 神経筋疾患
- 消化器系疾患の各種術後
リハビリの内容
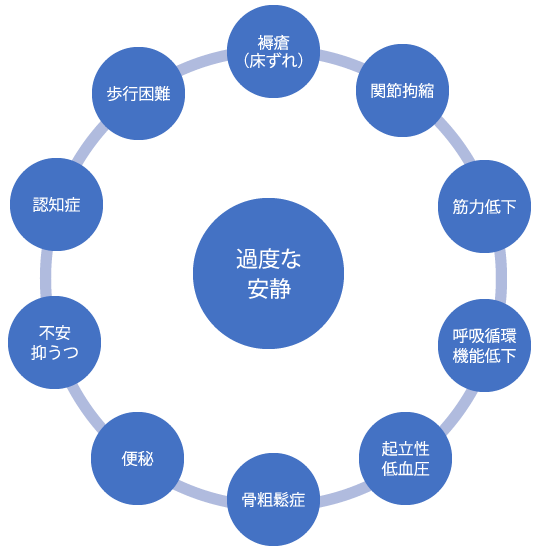
1.臥床中の管理やリハビリ
褥瘡や誤嚥の予防のためにポジショニングを行います。
自由に動けない状況の時は電気刺激を使用して筋肉の収縮を促します。
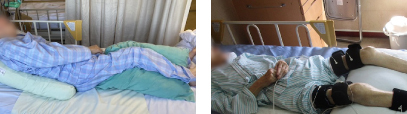
2.運動療法
筋力や運動耐容能、身体活動量の向上を目指して運動療法を行っていきます。
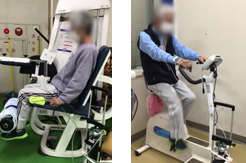
3.歩行練習、日常生活動作練習
入院前の状況に応じて、歩行や日常生活において必要な動作の練習を行っていきます。
4.摂食・嚥下リハビリテーション、栄養管理
早期の経口摂取を目指して、摂食・嚥下のリハビリも行います。
経口摂取が難しい場合は、静脈栄養、経腸栄養も検討し、栄養状態の悪化を予防します。
心臓リハビリテーション
心臓リハビリテーションとは?
- 心臓リハビリテーションとは、心血管疾患患者における「医学的評価、運動処方に基づく運動療法、冠危険因子の是正、患者教育およびカウンセリング、最適薬物治療」を多職種チームが協働して長期にわたり実践する多目的・包括的プログラムです。
- 心血管疾患患者の身体的・心理的・社会的・職業的状態を改善し、基礎にある動脈硬化や心不全の病態を抑制または軽減し、再発・再入院・死亡を減少させ、快適で活動的な生活を実現することをめざします。
当院の主な対象
- 急性心筋梗塞
- 狭心症
- 慢性心不全
- 心臓術後(冠動脈バイパス術後、弁膜症術後など)
- 大動脈疾患(大血管術後、胸・腹部大動脈瘤など)
- 閉塞性動脈硬化症(間歇性破行を呈する状態)
リハビリの内容
第1期(急性期)
発症から4~7日間の時期で急性期治療とともに、段階的にリハビリでの活動量を増やしていき心理的サポートも行います。リハビリの目標は身の回りの活動の自立です。
第2期(回復期早期・後期)
発症から2~6ヶ月の時期で、リハビリの場所は外来リハビリや在宅リハビリに移ります。リハビリの目標は退院・家庭復帰(5日~4週間)、または社会復帰・復職(2~6ヶ月)です。そのための体力測定を実施し、体力に見合った積極的な運動療法、カウンセリングにより、職場復帰の問題・不安などの心理的問題などについて解決します。
第3期(維持期)
発症から6ヶ月以降の時期で、生涯にわたり良好な身体・精神機能を維持するためのリハビリが必要です。在宅あるいは地域の運動施設などで運動療法を継続する一方、再発予防のための食事療法や禁煙を続けます。この時期の目標は生涯にわたる快適生活の維持です。

外来心臓リハビリテーションについて
当院では、入院のみならず、外来での心臓リハビリテーションも行っております。
外来心臓リハビリテーションを受けるには、一度外来受診をしていただき、医師の指示が必要となります。
医師、看護師、理学療法士、作業療法士を中心とした専門職種のスタッフが、1回約1時間をかけて運動機器を用いた有酸素運動や筋力トレーニング、体調管理、医療面接などを行います。
外来心臓リハビリテーションでは、月1回、各専門職が患者様向けの勉強会を開催しています。
定期的に心肺運動負荷検査や運動能力評価を実施し、現在どのくらいの運動能力があるのか、普段行う運動はどのくらいが適切なのかなどを適宜評価・説明していきます。

外来心臓リハビリテーション
毎週月曜日・木曜日
①13時15分~14時15分
②14時45分~15時45分
がんリハビリテーション
がんリハビリテーションとは?
- 診断や治療の進歩によって、がんの治療成績は年々向上しています。また、進行した状態で診断されても抗がん剤などの治療を続けながら長期に療養生活を送ることができるようになった現在、よりよい療養や生活の質を支える一手段として、がんリハビリテーションがあります。
- がんになってもできるだけ発症前の生活を維持し、自分らしく過ごすために欠かせないのが、がんリハビリテーションです。
当院のがんリハビリテーション体制
がんリハビリテーションの研修を終えた多職種チーム(医師:3名、看護師:4名、理学療法士:7名、作業療法士:3名、言語聴覚士:2名(2022年6月現在)によりがんリハビリテーションを提供しています。
患者さまの心身の状況に応じて緩和ケアチームや栄養サポートチームとも協働して、よりよい介入、支援ができるように体制を整えています。
定期的なリハビリテーションカンファレンスや退院前カンファレンス、家屋調査等を行い、患者さまやご家族の希望に沿ったリハビリや退院支援が提供できるように取り組んでいます。

当院の主な対象
当院は消化器がん患者さんが多く、予防的~緩和的リハビリテーションのすべての病期を対象としてリハビリを行っています。
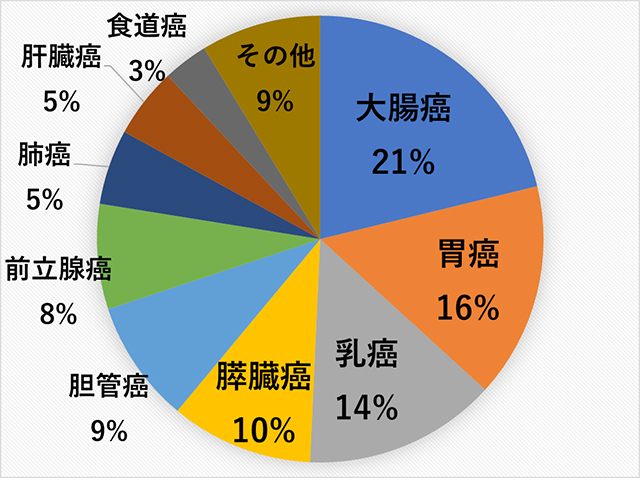
リハビリの内容
1.予防的リハビリテーション
がんと診断を受けてから早い時期(手術、抗がん剤治療、放射線治療前)に開始します。機能障害は起こっておらず、身体の機能が落ちたり、治療後の合併症を予防するための運動や筋力トレーニング、手術後の動作方法の指導等を行います。

2.回復期リハビリテーション
手術後や放射線治療、化学療法により活動制限が生じ、機能障害や筋力低下がある患者さんに対して最大限の機能・能力の回復を図ります。
3.維持的リハビリテーション
がんが増大し機能障害が進行しつつある患者さんに対して、運動能力の維持・改善を試みます。自助具の使用や動作のコツなどのセルフケア、関節の動きが悪くなる拘縮や筋力低下したりするなどの廃用症候群の予防も含みます。
4.緩和的リハビリテーション
患者さんの要望を尊重しながら、QOLを高く保てるように支援します。
小児リハビリテーション
小児リハビリテーションとは?
病気や障害を抱えているお子さまや、発達に課題のあるお子さまに対して、運動面・言語面・感覚面・心理面などを評価し、遊びを通して理学療法・作業療法・言語聴覚療法・心理療法の各々の専門的な視点から支援を行います。

当院の主な対象
身体の動きや姿勢の崩れやすさ、言葉の遅れや感覚の偏り、行動の切り替えの困難さ等を抱えるお子さんを対象としてます。
- 注意欠如・多動症(ADHD)
- 自閉スペクトラム症(ASD)
- 言語発達遅滞
- 運動発達遅滞
- ダウン症
- 発達性協調運動症
- 脳性まひ など
リハビリの内容
それぞれのお子さまに応じた評価や検査を行います。ご家庭や園・学校での様子や困りごとなどを確認し、介入を行っていきます。
お子さまの状況に応じて下記のような目的を定め、医師、看護師、理学療法士、作業療法士、言語聴覚士、公認心理師がチームとなり、連携してサポートを行っています。
- 粗大運動や協調運動の促進
- 巧緻性(指先の動き)の向上
- 社会性の獲得や情緒の安定
- 学習面へのサポート
- 言語発達の促進
- 会話明瞭度の向上
- 環境面の調整
- 保護者へのサポート など









